Expert recommendation for a more effective implementation of lipid lowering therapy pursuing the European and Hungarian guidelines in patients after acute coronary syndrome
█ Review
DOI: 10.26430/CHUNGARICA.2021.51.4.273
Authors:
Márk László1, Harangi Mariann2, Paragh György2, Nagy Gergely György3, Kőszegi Zsolt4, Bednárszky Ildikó5, Járai Zoltán6,7, Csanádi Zoltán8
1Békés Megyei Központi Kórház, Pándy Kálmán Tagkórház, Kardiológia Osztály, Gyula
2Debreceni Egyetem Általános Orvostudományi Kar, Belgyógyászati Intézet, Anyagcsere Betegségek Nem Önálló Tanszék, Debrecen
3Borsod-Abaúj-Zemplén Megyei Központi Kórház, I. sz. Belgyógyászati Kardiológiai Osztály, Miskolc
4Szabolcs-Szatmár-Bereg Megyei Kórházak Jósa András Egyetemi Oktatókórház, Nyíregyháza
5Debreceni Egyetem Általános Orvostudományi Kar, Családorvos Tanszék, Oktató Praxis, Debrecen
6Szt. Imre Egyetemi Oktatókórház, Kardiológiai Profil, Budapest
7Semmelweis Egyetem, Általános Orvostudományi Kar, Városmajori Szív- és Érgyógyászati Klinika, Érsebészeti és Endovaszkuláris Tanszék, Angiológiai Tanszéki Csoport, Budapest
8Debreceni Egyetem Általános Orvostudományi Kar, Kardiológia Intézet, Debrecen
Summary
The most recent studies and meta-analyses proved that the lipid lowering therapy, the lowering of LDL-cholesterol level has become the key element of the primary and secondary cardiovascular prevention. There is no difference which drug is used, but LDL-cholesterol must be decreased to the lowest achievable level, as soon, as long and as low, as possible. Obviously, it is clear as well, that if the risk is higher, the available benefit is greater. At the same time we have to recognise that in lipid lowering treatment of patients after acute coronary syndrome there is still remaining room and urgent task for improvement.
The presidents and general secretaries of two medical associations, the Hungarian Society of Cardiology and the Hungarian Atherosclerosis Society, and the leaders of cardiology departments of four counties in the North-Eastern part of Hungary (Borsod-Abaúj-Zemplén, Szabolcs-Szatmár-Bereg, Hajdú-Bihar and Békés) and a cardiologist working as a general practitioner too, developed a common action plan to improve the lipid lowering treatment in patients after ACS. Its key elements are: 1.) detailed instructions for patients about next steps on hospital discharge report; 2.) increased involvement of general practitioners; 3.) exact timing and raising awareness of follow-up examinations; 4.) accurate planning of laboratory controls; 5.) the better patient education.
In order to improve long-term cardiovascular morbidity and mortality, it would be important for all colleagues who are is involved in the management of patients with acute coronary syndrome, such as discharging cardiologists, caregiver specialists and general practitioners to routinely apply recommendations listed in this article. In this practice trained nurses could be involved as well, in addition the optimalisation of lipid lowering treatment is a therapeutic area too, where the advantage of telemedicine should be applied.
ISSUE: CARDIOLOGIA HUNGARICA | 2021 | VOLUME 51, ISSUE 4
Öszefoglalás
Újabb klinikai vizsgálatok és metaanalízisek egyértelművé tették, hogy a lipidcsökkentés, ezen belül az LDL-koleszterin-szint befolyásolása, a sikeres primer és szekunder kardiovaszkuláris prevenciós stratégia kulcsa. Mindegy, hogy melyik gyógyszerrel, csak minél korábban elkezdve, minél hosszabb ideig és minél alacsonyabban tudjuk tartani az LDL-koleszterin-értéket, annál nagyobb a várható klinikai haszon. Az is egyértelművé vált, hogy minél nagyobb a kockázat, annál jelentősebb az elkövetkező években elérhető nyereség. Ugyanakkor azt is látnunk kell, hogy az akut koronáriaszindrómán átesett betegeink kellő hatékonyságú lipidcsökkentő kezelésének biztosításában még fontos és sürgető feladataink vannak.
A Magyar Kardiológusok Társasága és a Magyar Atherosclerosis Társaság elnökei és főtitkárai, valamint az ateroszklerotikus érbetegségek által különösen súlyosan érintett négy észak- és kelet-magyarországi megye (Borsod-Abaúj-Zemplén, Szabolcs-Szatmár-Bereg, Hajdú-Bihar és Békés) kardiológiai osztályainak vezetői, továbbá egy családorvosként is dolgozó kardiológus szakorvos közös javaslatot fogalmaztak meg a hatékonyabb lipidcsökkentő kezelés gyakorlati megvalósítására akut koszorúér-esemény után. Ezek legfontosabb elemei: 1.) a betegre szabott teendők pontos megfogalmazása a zárójelentésben; 2.) a családorvosok fokozott bevonása; 3.) a kontrollvizsgálatok idejének megválasztása és tudatosítása; 4.) a laboratóriumi kontroll pontos előírása; 5.) a betegek részletesebb felvilágosítása, oktatása.
A hosszú távú kardiovaszkuláris morbiditás és mortalitás adatainak javítása érdekében fontos lépés lenne, ha az akut koronáriaszindrómán átesett betegeket kezelő kollégák, köztük a beteget az akut esemény után elbocsájtó kardiológus, a gondozást végző szakorvos és a beteg családorvosa az alábbiakban megfogalmazott gyakorlati szempontok szerint járnának el, azokat rutinszerűen alkalmaznák. Ebbe a tevékenységbe egyre inkább bele kellene vonni erre kiképzett szakdolgozókat, és figyelembe vehető, hogy ez az orvoslásnak olyan területe, amelyben lehet és érdemes kihasználni a telemedicina lehetőségeit is.
Bevezetés
Az akut koronáriaszindróma (ACS) sürgősségi ellátásának magyarországi hálózata jól működik, amit az is jelez, hogy ezen diagnózissal intézetbe kerülők kórházi halálozása az irányt mutató európai adatokhoz hasonló, ugyanakkor a későbbiek során „nyílik az olló”, egy évvel az esemény után a mortalitás hazánkban már lényegesen magasabb. Ennek egyik oka lehet az optimális, az ajánlásokat követő életmódi és gyógyszeres terápiás elvek következetes alkalmazásának elmaradása (1, 2).
A lipidcsökkentő terápia a kardiovaszkuláris prevenció egyik alapeleme lett. Az ESC/EAS 2019-es évi és a VIII. Magyar Kardiovaszkuláris Konszenzus Konferencia 2020-as ajánlásaiban az igen nagy kockázatú betegek LDL-koleszterin (LDL-C) célértékeit a korábbi 1,8 mmol/l-ről 1,4 mmol/l-re szállították le, és előírás a legalább 50%-os LDL-C-csökkenés. Ha két éven belül ismétlődik az éresemény, akkor 1,0 mmol/l az elérendő LDL-C (3, 4).
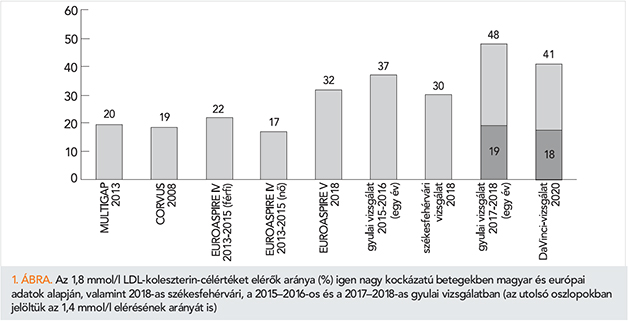
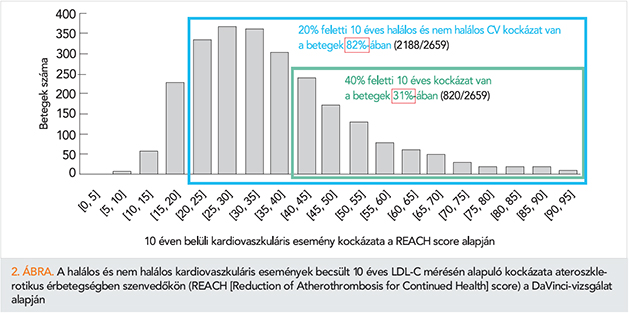
Bár ACS-en átesett betegek esetén az irányelvekben előírt célértékek elérésének fokozott jelentősége van (5), jól ismert tény, hogy ez világszerte nem történik megfelelő szinten (2, 6, 7) (1. ábra). Az Európa 18 országában közel 6 ezer beteg bevonásával végzett DaVinci-vizsgálatban (EU-Wide Cross-Sectional Observational Study of Lipid-Modifying Therapy Use in Secondary and Primary Care) ismert érbetegekben az 1,8 mmol/l LDL-koleszterin-szintet (LDL-C) 41%, az 1,4 mmol/l-t 18% gyakorisággal érték el. A 2. ábra azt mutatja be, hogy a 2659 ismert érbeteg esetében a REACH (Reduction of Atherothrombosis for Continued Health) score szerint mennyi volt az LDL-C alapján számított újabb kardiovaszkuláris esemény 10 éven belüli valószínűsége. A megoszlás alapján látható, hogy a betegek 82%-ának 20%-nál nagyobb esélye van az éresemény ismétlődésére, és ez a kockázat a betegek 31%-ánál 40%-nál nagyobb (7). Az adatok azt jelzik, hogy a lipidcsökkentő terápiában még jelentős tartalékok vannak a kardiovaszkuláris kockázat csökkentésére.
Békés megyében történt retrospektív vizsgálatok azt igazolták, hogy 2015–16-ban az ACS miatt PCI-n átesett betegek csupán 73%-ának, 2017–18-ban pedig alig több mint a felének volt az adatbázisokban fellelhető lipideredménye a beavatkozás utáni évben (2, 6). Ez is azt támasztja alá, hogy a szívinfarktust túlélt betegek gondozása nem kellő szervezettséggel és különösen nem egységes elvek szerint történik Magyarországon. Szisztematikus visszahívási rendszer hiányában esetleges a kontrollok időpontja és a gondozást végző kollégák (invazív kardiológus, szakrendelésen dolgozó kardiológus, családorvos, belgyógyász, lipidológus, magánorvos stb.) munkája nem kellően összehangolt, emiatt sok esetben közöttük elvész a beteg.
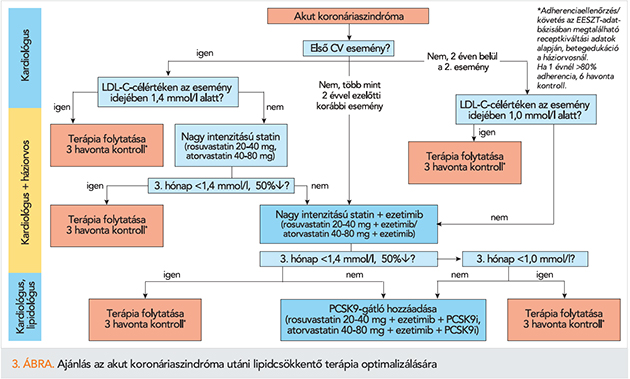
A hazai helyzet javítása érdekében az alábbiakban néhány konkrét gyakorlati javaslatot fogalmazunk meg az ACS utáni lipidcsökkentő kezelésre vonatkozóan.
- A 3. ábra az ACS utáni optimális lipidcsökkentő kezelés sémáját mutatja. ACS-ben nagy intenzitású statin indítandó, a fő cél az 1,4 mmol/l és legalább 50%-os LDL-C-csökkenés. Ezek elérése nem könnyű, nagy intenzitású statinkezeléssel 50% esély van az 1,4 mmol/l elérésére, ha ezetimibet is adunk, akkor ez 66%-ra nő (8). A betegek hazabocsájtásakor ügyelni kell arra, hogy nagy intenzitású statint (lehetőleg 40 mg rosuvastatint vagy 80 mg atorvastatint) kapjanak.
- A statinok mellett az ezetimibnek nagyobb szerepet kell kapnia! A Nemzeti Szívinfarktus Regiszterbe (NSZR) 2019-ig bevitt betegek 24,8%-a korábban ACS-en vagy PCI-n esett át (6). Nagy terápiás előrelépés lenne, ha ezen betegek elbocsátása, amennyiben 1,4 mmol/l felett volt a bejöveteli LDL-C, nagy intenzitású statin + ezetimib javaslattal történne. (Az NSZR adatai szerint recidív beavatkozáson átesettek 2,6%-a kapott csak ezetimibet.)
- A statinok adásakor, különösen nagyobb adagok esetén, figyelemmel kell lennünk a beteg esetleges statinintoleranciájára (ez gyakran áthidalható, ha a beteggel türelmesen megbeszéljük, hogy az élethosszabbító, alkalmasint életmentő hatású ACS után), és panasz esetén is törekedni kell a legnagyobb tolerált adag folyamatos szedésének elérésére. Igazolt statinintolerancia, familiáris hypercholesterinaemia, extrém magas LDL-C-szint esetén lipidológiai szakambulancia vagy lipidcsökkentő kezelésben járatos gondozóorvos bevonása mérlegelendő a beteg optimális kezeléséhez.
- Ha nagy intenzitású statin + ezetimib adásával sem értünk el célértéket, mérlegelnünk kell egyedi méltányossági kérelem beadását PCSK9-gátló alkalmazásának engedélyezéséhez.
- A beteg a kórházi kezelése alatt kezébe kapja a mellékletben látható szöveget tartalmazó lapot (Szakorvosi tájékoztató) a kezelőorvos részletes, a betegség természetére, progresszív jellegére és a prognózis javításának lehetőségeire vonatkozó szóbeli felvilágosítása mellett.
- A zárójelentésbe kerüljön be az alábbi szöveg: „A beteg az igen nagy kardiovaszkuláris kockázatú csoportba sorolható, amelynek megfelelően LDL-C-célértéke 1,4 mmol/l, illetve legalább 50%-os LDL-C-csökkentés szükséges.” vagy „A beteg kiemelten nagy kardiovaszkuláris kockázatú, ennek megfelelően LDL-C-célértéke 1,0 mmol/l.” és „A célérték elérésének ellenőrzése és az esetleges terápiamódosítás elbírálása céljából 3 hónap elteltével kardiológus szakorvosnál ismételt kontroll javasolt (lehetőség szerint) friss laboratóriumi vizsgálati lelettel (amelyen a lipidvizsgálatnak feltétlen szerepelnie kell, és célszerű kreatin-kináz, vérkép, máj- és vesefunkció ellenőrzés is)”. Ily módon a zárójelentésen a családorvost is értesítsük a legközelebbi ellenőrzés tervezett időpontjáról ezáltal már őt is bevonva az utógondozásba. Fontos továbbá, hogy ennek a betegspecifikus utasításnak a pontos betartásáról a beteg is kapjon részletes felvilágosítást.
- Hazabocsájtáskor és lehetőség szerint minden kontroll esetén a beteg kapjon konkrét időpontot a következő vizsgálatra és lássuk el beutalóval lipidvizsgálatra, hogy friss laboreredménnyel jelenhessen meg az ellenőrzésen.
- Ismert, hogy a lezajlott ACS után közvetlenül a betegekben nagyobb a hajlandóság a jobb adherenciára, amit fontos kihasználnunk. A beteg minden ellenőrzéskor részesüljön életmódra és adherenciára vonatkozó tanácsadásban.
- Ha korábban nem volt a betegnek éreseménye, akkor carotis ultrahangvizsgálat és perifériás érbetegség keresése (boka-kar index) indokolt.
- A lipidcsökkentő kezelés monitorozása olyan területe az orvoslásnak, ahol a telemedicinának kiemelt szerepe lehetne. A laboreredmények megbeszélése történhet telefonon vagy videotelefonon is, hiszen a célérték elérésének mikéntjét és lépéseit az orvos ilyen módon is tudja irányítani. A telemedicina alkalmazhatóságát a helyi viszonyok és az adott beteg körülményei befolyásolhatják, ezeket érdemes figyelembe venni.
Következtetések
Az irányelveknek megfelelő terápia szélesebb körű alkalmazásával, benne a lipidcélértékek elérésére való nagyobb odafigyeléssel javíthatók lennének az ACS-en átesett hazai betegek életkilátásai, ahogy azt újabb klinikai vizsgálati elemzések is igazolják (10).
Az irányelvek betartása, a lipidcélértékek elérése nem elméleti, hanem nagyon is gyakorlati feladat, amelynek első lépése lehet a fentiek bevezetése a mindennapi rutinba. Ez minden ACS-en átesett beteget kezelő kolléga kiemelt felelőssége, beleértve az elbocsájtó kardiológust, a gondozást végző szakorvost, vagy a beteg családorvosát. A célértékek és a teendők egyértelmű megfogalmazása ezt nagymértékben támogathatja, ezért időszerű lenne ezen elvek egységes, országos szintű bevezetése, természetesen az adott centrum vagy gondozóhely egyéni lehetőségeinek figyelembevételével.
Nyilatkozat
A szerzők kijelentik, hogy az összefoglaló közlemény megírásával kapcsolatban nem áll fenn velük szemben pénzügyi vagy egyéb lényeges összeütközés, összeférhetetlenségi ok, amely befolyásolhatja a közleményben bemutatott eredményeket, az abból levont következtetéseket vagy azok értelmezését.
References
1. Jánosi A. Adatok a szívinfarktus miatt kezelt betegek ellátásának helyzetéről. Nemzeti Szívinfarktus Regiszter 2014–2018. Card Hung 2019; 49: 249–254.
https://doi.org/10.26430/CHUNGARICA.2019.49.4.249
2. Dani Gy, Baranyai Cs, Vendrey R, et al. Akut koronáriaszindrómával kezelt betegek lipidcsökkentése és annak tapasztalatai régiónkban. Metabolizmus 2020; 18: 325–331.
3. Mach F, Baigent C, Catapano AL, et al; ESC Scientific Document Group. 2019 ESC/EAS Guidelines for the management of dyslipidaemias: lipid modification to reduce cardiovascular risk. Eur Heart J 2020; 41: 111–188. https://doi.org/10.1093/eurheartj/ehz455
4. A VIII. Magyar Kardiovaszkuláris Konszenzus Konferencia különszám. Metabolizmus 2021; 19: 1–66.
5. Banach M, Penson PE, Vrablik M, et al; ACS EuroPath Central & South European Countries Project. Optimal use of lipid-lowering therapy after acute coronary syndromes: A Position Paper endorsed by the International Lipid Expert Panel (ILEP). Pharmacol Res 2021 Apr; 166: 105499. https://doi.org/10.1016/j.phrs.2021.105499
6. Márk L, Dani Gy, Ozsváth L, et al. Akut koronáriaszindróma miatt intervención átesett betegeink lipidcsökkentő kezelése és ajánlás a beavatkozás utáni ellenőrzésekre. Card Hung 2020; 50: 29–34.
https://doi.org/10.26430/CHUNGARICA.2020.50.1.29
7. Ray KK, Molemans B, Schoonen WM, et al; DA VINCI study. EU-Wide Cross-Sectional Observational Study of Lipid-Modifying Therapy Use in Secondary and Primary Care: the DA VINCI study. Eur J Prev Cardiol 2020 Aug 28: zwaa047.
https://doi.org/10.1093/eurjpc/zwaa047
8. Márk L, Reiber I, Bajnok L. Az ESC/EAS 2019. évi lipid ajánlása, az LDL-koleszterin célérték elérésének lehetőségei szívinfarktuson átesett igen nagy kockázatú betegekben. Card Hung 2020; 50: 298–302. https://doi.org/10.26430/CHUNGARICA.2020.50.4.298
9. Márk L, Jánosi A, Ferenci T, Andréka P. Szívinfarktust túlélt betegek lipidcsökkentő kezelése Magyarországon a Nemzeti Szívinfarktus Regiszter adatai alapján. Card Hung 2019; 49: 241–248.
https://doi.org/10.26430/CHUNGARICA.2019.49.4.241
10. Volpe M, Patrono C. The increased mortality of STEMI patients without risk factors supports the need for evidence-based pharmacotherapy irrespective of perceived low risk. Eur Heart J 2021; 42: 2329–2330. https://doi.org/10.1093/eurheartj/ehab268